リハビリテーション技術科
トピックス メンテナンスリハビリテーション 業務内容 スタッフ構成 保有資格 疾患別リハビリテーション 回復期リハビリ病棟での取り組み 学会・論文発表
トピックス
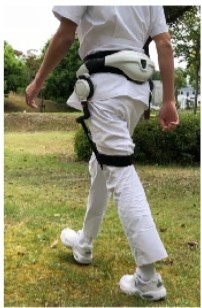
Honda 歩行アシスト
Honda歩行アシストは本田技研工業が開発した歩行支援ロボットです。左右のモーターに内蔵された角度センサーが歩行時の股関節の動きを検知し下肢の振り出しと蹴り出しの誘導を行います。適切な歩行運動を学習することで、脳卒中患者の歩行非対称性を改善する効果等が報告されています。当院では 2017年9月より患者さんの希望に応じてHonda 歩行アシストをリハビリテーションに使用しています。

経頭蓋直流電気刺激(tDCS)
経頭蓋直流電気刺激(tDCS)は、頭蓋に1~2mAの微弱な電流を与える事で、電極下の脳活動を促進または抑制することが可能な方法です。陽極(赤)刺激条件では脳活動は促進方向に作用し,陰極(青)刺激条件では抑制方向に作用するとされており、安全で非侵襲的に脳活動を高める効果が期待されています。当院では脳神経外科医と協力し、既存のリハビリテーションプログラムにtDCSを併用したリハビリテーションを実施しています。主に理学療法では脳卒中後の姿勢障害、作業療法では脳卒中後の上肢機能障害・慢性疼痛、言語聴覚療法では高次脳機能障害に対する刺激を実施しています
自動車運転適性評価
近年、高齢者や認知症、てんかんなど運転に支障のある一定の病気を持つ者による交通事故が社会的に大きな問題となっています。また、同様に脳損傷者への自動車運転適性評価のニーズも高まっています。当院においても、脳神経外科医、視能訓練士、作業療法士、言語聴覚士が脳損傷患者の自動車運転に関するチームを立ち上げ活動しています。リハビリテーション技術科では、主に自動車運転に関する身体機能・高次脳機能の評価や訓練を行っています。令和元年秋より自動車教習所とも連携をとり、教習所内での実車運転技能評価を実施され、この結果もふまえ多面的に評価し、運転免許センターへ提出する診断書を作成しています。自動車運転適性評価を希望される方は脳神経外科小室医師までお問い合わせください。
メンテナンスリハビリテーション
当院では、メンテナンスリハビリテーション入院を実施しています。これは、主に脳卒中などの脳血管疾患を患い、在宅生活を営まれている方を対象としたもので、ご本人やご家族の具体的な要望を重視したリハビリテーション(以下リハビリ)を提供する短期入院です。多くの脳血管疾患や呼吸器疾患の方々にご利用いただき好評を得ています。例えば、「歩く姿勢を改善したい」や「また趣味を楽しみたい」、「少しでも楽になりたい」などの要望をもって入院される方や、「からだの機能のチェックを受けたい」と定期的にご利用されている方もいらっしゃいます。入院期間は1週間から2週間で、平日は必要に応じて理学療法士、作業療法士、言語聴覚士により最大2時間のリハビリを提供します。また、自宅でできるリハビリプログラムの提案を行います。当科は、歩行アシスト装置を用いた歩行訓練や経皮的電気刺激治療を用いた上下肢の機能訓練を積極的に実施し、成果を上げています。また、経頭蓋直流電気刺激という頭皮上に設置した電極に直流電流を通電して脳を刺激する手法を併用した新しいリハビリの実績もあります。メンテナンスリハビリでは、これらを体験することも可能です。そして、いつまでもその人らしく、笑顔のある生活を送っていただけるように、スタッフ一同が寄り添い、支援していきます。
まずは、当院の脳神経外科の小室医師を受診し、ご相談下さい。
業務内容
リハビリテーション技術科には、理学療法士29名、作業療法士13名、言語聴覚士5名が在籍しており、脳血管疾患、廃用症候群、心大血管疾患、運動器疾患、呼吸器疾患、がん患者、摂食嚥下障害のリハビリテーション(以下リハビリ)を提供しています。
急性期病棟では、ICU、SCUでのリハビリにも積極的に取り組んでおり、発症や術後の早期からリハビリを開始しています。急性期から病状が安定された患者さんには、回復期リハビリテーション病棟や療養病棟でのリハビリを実施します。回復期リハビリテーション病棟は、365日のリハビリを提供する体制を整えています。また、平成28年度から循環器疾患や心臓血管の術後の患者さんに対する外来での心臓リハビリテーションの提供を開始しています。
地域完結型の医療を推進できるように、あらゆる疾患に対応できる力と患者さん一人ひとりへの細かい配慮を身につけたいとスタッフ一同が励んでいます。

スタッフ構成
| 理学療法士 | 29名 |
|---|---|
| 作業療法士 | 13名 |
| 言語聴覚士 | 5名 |
| 診療助手 | 1名 |
保有資格
| がんリハビリテーション研修会修了者 | 29名 |
|---|---|
| 3学会合同呼吸療法認定士 | 11名 |
| 心不全療法指導士 | 1名 |
| 心臓リハビリテーション指導士 | 4名 |
| 認定心理士 | 1名 |
| 日本糖尿病療養指導士 | 2名 |
| 認定理学療法士(運動器) | 4名 |
| 認定理学療法士(脳卒中) | 2名 |
| 認定理学療法士(循環) | 1名 |
| 認定理学療法士(代謝) | 1名 |
| 認定理学療法士(呼吸器) | 1名 |
| 介護支援専門員 | 2名 |
| 福祉用具プランナー | 6名 |
| 福祉住環境コーディネーター2級 | 10名 |
| 日本救急医学会認定ICLSインストラクター | 1名 |
| 日本救急医学会認定ICLSアシスタントインストラクター | 2名 |
| 日本救急医学会認定ICLSコース修了 | 12名 |
| 日本救急医学会認定ISLSコース修了 | 1名 |
| 国際側弯シュロス側弯セラピスト | 1名 |
| 終末期ケア専門士 | 1名 |
| ゴルフフィジオセラピスト・オフィシャルインストラクター | 1名 |
| 入谷式足底板上級編コース修了 | 1名 |
| 骨粗鬆症マネージャー | 4名 |
| 認知症ライフパートナー1級 | 3名 |
| バランスボールインストラクター | 1名 |
| 生活行為向上マネジメント基礎研修修了 | 2名 |
| 生活行為向上マネジメント実践者研修修了 | 2名 |
| AMPS認定評価者 | 2名 |
| 地域リハビリテーション人材育成研修修了 | 2名 |
| 臨床実習指導者研修修了(理学療法士) | 10名 |
| 臨床実習指導者研修修了(作業療法士) | 2名 |
疾患別リハビリテーション

◆運動器疾患
対象:変形性膝関節症、変形性股関節症、骨折、靭帯損傷、腰部脊柱管狭窄症、腰椎椎間板ヘルニア、変性側弯症、頚椎症性脊髄症、腱板断裂など
運動器疾患における手術件数が非常に多く、特に変形性関節症への人工関節全置換術(THA、TKA)や脊椎疾患への脊椎固定術などの術後のリハビリテーションに積極的に取り組んでいます。術前および術後のリハビリテーションを進めていくなかで、様々な計測機器を使用し患者さんの状態を詳細に把握し、最も適した治療を提供できるように心がけています。

◆脳血管疾患
対象:脳梗塞、脳出血、くも膜下出血、硬膜下血腫、脳腫瘍、パーキンソン病、神経筋疾患、末梢神経障害など
県下初の脳卒中ケアユニット6床を有し、急性期からのリハビリテーションを多職種で連携し進めています。機能訓練に加えて、早期離床による二次的合併症の予防や、摂食嚥下訓練などにも力を入れています。また、近年のリハビリテーション医学で注目されている経皮的電気刺激療法や経頭蓋直流電気刺激などを脳神経外科医と協力し、リハビリテーションの一環として積極的に取り入れています。

◆呼吸器疾患
対象:慢性閉塞性肺疾患、急性肺炎、間質性肺炎、誤嚥性肺炎、気胸、気管支喘息、肺気腫、肺塞栓症、肺がん、COVID-19など
呼吸リハビリテーションでは、息切れや息苦しさにより、日常生活活動に支障を来した患者さんに対して、呼吸筋のトレーニング、胸郭のストレッチング、呼吸・排痰法の指導、日常生活動作方法の指導、在宅酸素導入に向けての評価、福祉用具の提案など行っています。
◆心大血管疾患
対象:急性心筋梗塞、狭心症、慢性心不全、弁膜症、急性大動脈解離、大動脈瘤、閉塞性動脈硬化症など
心臓リハビリテーションは、入院型が平成23年10月に、外来型が平成28年4月から開始となりました。入院中の急性期心臓リハビリテーションから外来心臓リハビリテーションまで、患者さんをフォローする体制が整っています。心臓リハビリテーションは、従来の歩行練習といった機能回復に加えて、生活習慣の是正による再発予防や生命予後改善が含まれているのが特徴です。

◆がん疾患
対象:肺がん、消火器系のがん、乳がん、脳腫瘍、骨軟部肉腫、造血器悪性腫瘍など
入院中の患者さんに対して「がんのリハビリテーション」を実施しています。手術後の合併症の予防、化学療法や放射線治療中に生じる体力や活動性の低下の回復、緩和期の苦痛の緩和などに努めています。がんの治療過程で生じる障害に対して、予防的な取り組みや日常生活の工夫なども提案しながら、退院後の生活がよりよいものになるよう支援しています。
◆摂食嚥下療法
対象:脳血管疾患後の嚥下障害、神経筋疾患による嚥下障害、顎舌咽喉頭などの器質的損傷後の嚥下障害、誤嚥性肺炎など
摂食機能療法は、飲み込む機能が低下した患者さんの能力改善を目的に行います。嚥下造影検査、嚥下内視鏡検査を行い、患者さんにあった食事環境(姿勢、食事形態など)を決定し、食事の中で飲み込みの機能の改善を図ります。また、飲み込みに関連する筋力の強化練習等も行います。嚥下委員会に所属し医師、看護師、管理栄養士、歯科衛生士らと協働し、患者さんのQOL向上を目指して関わっています。
回復期リハビリテーション病棟での取り組み

学会・論文発表
当院リハビリテーション科が作成した論文・学会発表をご紹介します。